狭心症・心筋梗塞について

冠動脈バイパスは狭心症と心筋梗塞の外科的治療です。カテーテルに比べて痛みが伴う引き換えに長持ちします。循環器内科が施行する薬物治療、カテーテルによる血管内治療、心臓外科が行う冠動脈バイパス、これらのいずれを選択すべきかは、循環器内科医と心臓外科医のハートチームがよく相談したうえで、いずれの治療が好ましいか、お勧めできるか、利点と欠点は何かをお示したうえで、ご本人に治療法を選択していただきます。2013年に開発されたSYNTAXIIスコアは冠動脈造影の結果に基づいて、4年後の生命予後を%で示してくれます。例えばカテーテル治療を選択すると4年間の命の危険は12%で、冠動脈バイパス治療は6%と示されたとします(あくまである方の冠動脈造影所見にあわせた仮の値ですよ)。「カテーテルは切られることは無いけど、命の危険は12%、それなりにあるのか、冠動脈バイパスは胸を20cm切られて痛いけど、4年間のトータルの命の危険は6%で、より低いのか」というように、利点と欠点を考えるデータになります。ハートチームが決めるのではなく、患者さん自身に決めてもらうことがとても大事です。家のような大きな買い物するときにセールスマンの言いなりになるのは時代遅れですよね。治療を必要とする冠動脈病変があると言われた方は、ぜひSYNTAXII(シンタックスツー)スコアを教えてもらって、判断の一助となさって下さいね。
冠動脈バイパス(心臓血管外科による外科手術)
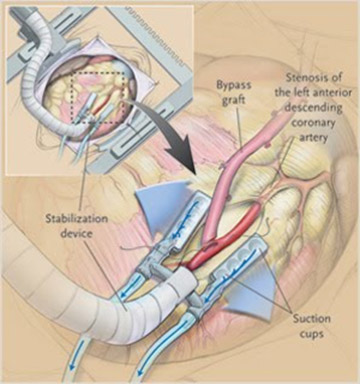
心拍動下の冠動脈バイパス
冠動脈バイパスを施行するうえでは、技術的には人工心肺を用いる方法と用いない方法があります。現在日本では半々で行われていますが、どちらかといえば成績のいい施設で人工心肺を用いない方が多いかもしれません。人工心肺を用いる方法(オンポンプ)では、バイパスの吻合はより容易になりますが、引き換えに人工心肺による障害があります。人工心肺を用いない手術(オフポンプ)は難易度が上がりますが、術後の回復が早く、脳梗塞のリスクが減るメリットがあります。小生は最近まで心臓血管外科医として手術させていただいておりましたが、原則人工心肺を用いない手術(図上)を施行しておりました。2016年4月から2018年12月まで、単独冠動脈バイパス50例に施行し、緊急の1例でconversion(オンポンプへの途中変更)があったほかは、49例は人工心肺を使用しないオフポンプで施行させていただきました。人工心肺を用いない心拍動下手術は皆様に用いることができますが、特にご高齢の方、担癌の方、動脈硬化の強い方、肺の悪い方に大きなメリットがあります。
心筋梗塞の機械的合併症
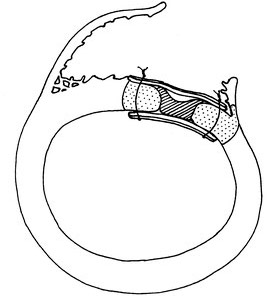
心筋梗塞は心臓の壁に壊疽を起こしますので、心臓の壁に穴が開いたり、僧帽弁をひっぱる腱索の根元の乳頭筋がちぎれて僧帽弁が機能しなくなってしまうことなどがあります。いずれも様子を見ることができない重症ですので待ったなしに穴をふさいだり、僧帽弁を直したりします。これらを心筋梗塞後の機械的(外科的)合併症と呼びます。この機械的合併症には心室中隔穿孔、左室自由壁破裂、乳頭筋断裂がありますが、いずれも救命の難しい疾患です。
心室中隔穿孔には我々が2004年に考案した経右室サンドイッチ法(1, 2,図下)を用いて救命に努めてまいりました。日本循環器学会の「ST上昇型急性心筋梗塞の診療に関するガイドライン(2013年改訂版)」の外科的合併症-治療-心室中隔穿孔では歴史的な4つの文献が採用されていますが、我々の論文はクラス I (強く推奨されるという意味です)推奨の外科術式の1つとして引用されました(Isoda et al. J Card Surg 2004)。また「日本で生まれた心臓血管手術」にも掲載して頂きました。2019/7月現在連続33例で、30日死亡6%、入院死亡21%、1年死亡30%となっておりますが、心臓外科先進国である米国胸部外科の入院死亡54%に比べて圧倒的に良好な成績となっております。
心筋梗塞後の合併症の2つ目である心筋梗塞後の乳頭筋断裂は僧帽弁の急性逆流を来すために手術を必要とする重症の状態です。現在までは弁置換で治療されてまいりました。最近の技術の向上に伴って、徐々に弁形成が可能となってまいりました。2019年には心筋梗塞後の乳頭筋断裂は2件でしたが、いずれも断裂を僧帽弁形成で手術を終えることができました。
心筋梗塞後の合併症の3つ目は心筋梗塞後の左室自由壁破裂は左心室に穴が開いてしまうために心臓の周りが血液で満たされてしまう為に心臓が動けなくなって、心タンポナーデという状態に陥って命に係わるこれも重症の病気です。藤沢市民病院では倫理委員会の承認を得て、壊疽心筋を固めて縫えるように強化するグルタルアルデヒドを使用して壊疽心筋の補強、非縫合(3)あるいは縫合修復を駆使して救命を心がけ、2018年には3例の治療に当たりました。
出典
- Isoda S, et al. Sandwich technique via right ventricle incision to repair postinfarction ventricular septal defect. JCard Surg 19(2):149-150, 2004.
- Isoda S, et al: Pitfalls for the “Sandwich technique” via a right ventricular incision to repair post-infarction ventricular septal defects. Gen Thorac Cardiovasc Surg 65:187-193, 2017
- Isoda S, et al.: Off-pump multilayered sutureless repair for a left ventricular blowout rupture caused by myocardial infarction in the second diagonal branch territory. Ann Thorac Cardiovasc Surg 2014; Supplement: 853–858
弁膜症について

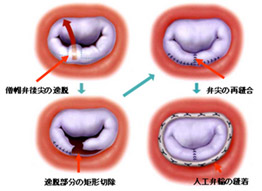
心雑音を指摘され、超音波検査をして、「手術をした方がいいですね」と言われると、弁膜症の可能性が高いと思われます。心臓は静脈から動脈へ血液を送るポンプですが、その出入口にドアがあります。ドアがとても狭いか多く逆流すると治療を勧められます。メインポンプ(左心室)の出口が大動脈弁、入口が僧帽弁です。大動脈弁は取り替えることが多く、僧帽弁は直せることが多いです。弁置換(図下)あるいは弁形成(図上)、また不整脈を直す手術を同時に行うこともできます。僧帽弁閉鎖不全ではほとんどの症例で弁形成が可能な時代になりました。カテーテルによる治療も発展してまいりました。まだすべての僧帽弁閉鎖不全の方にお勧めできるわけではありませんがmitraclip(マイトラクリップ)を使用することで胸を切らずに僧帽弁の逆流を止めることができるようになってまいりました。
大動脈弁狭窄症の患者さんでは高齢の方が増加しています。大動脈弁狭窄症の高齢化に伴い、Freilty(身体の虚弱)が問題になって参りました。おおむね80歳以上で、歩けない、あるいは杖歩行でゆっくりとしか歩けない方には通常の外科的弁置換(SAVR: surgical aortic valve replacement)ではなく、カテーテルを用いた大動脈弁置換(TAVI: transcatherter aortic valve implantation)を行うことが有用であることがわかりました。よりお若い方、よりお元気な方への治療拡大が今後望まれるところです。今のところは外科手術(SVAR)による人工弁の持ちが生体弁で15年、機械弁で永続的となっておりますが、カテーテル大動脈弁弁置換(TAVI)では5-8年が見込まれておりますのでこれも手術時の年齢と合わせて考える要件なっています。2度目のTAVIも徐々に増えてまいりました。安全面が今後確立されると80未満の方も2度目も考慮の上で、カテーテル弁置換が受けやすくなると思われます。いずれにせよ今後急速な発展が望まれますので、常に最新の情報を入手して、ベストな治療が受けられるように配慮してまいりたいと考えております。
透析の方はルール上、カテーテルを用いた大動脈弁置換術(TAVI)が許可されていません。透析の方では上行大動脈の石灰化のために脳梗塞のリスクが高まる陶器様上行大動脈(Porcelain aorta)というハイリスク大動脈をお持ちの方が多くいらっしゃいます。超低体温循環停止、バルーン遮断低還流下の超音波脱灰、内腔確認大動脈遮断などを組み合わせた”段階的大動脈遮断法”(文献1)を開発し透析の方のSAVRで脳梗塞を回避してまいりました。いずれ透析の方にもTAVIが認可されると思われますがそれまではまだまだ工夫が必要です。
弁膜症についてのトピックス
感染性心内膜炎という、細菌に心臓の弁膜を障害されてしまう病気があります。今までは技術的な問題のためになかなか弁形成で治すことが困難でした。救命のために若い方や妊娠を希望される女性に、ワーファリン(催奇形性があります)の生涯内服が必要な機械弁を使用する頻度が高かったのですが、2016/12慈恵会医科大学橋本教授の報告を受け、グルタルアルデヒドという消毒薬を使用することで、活動期感染性心内膜炎の僧帽弁閉鎖不全の方6名を皆様、弁形成で手術し(2019/3現在)、Journal of Thoracic and Cardiovascular Surgeryへ論文掲載させていただきました(文献4)(2018/1)。安全性確立や国内外の啓蒙にはまだ時間が必要です(倫理委員会承諾済み)。また僧帽弁輪石灰化(MAC)への感染は外科医にとって相当チャレンジングで、現在まで症例報告は弁置換にとどまっておりましたが、グルタルアルデヒドの力を借りて容易に弁輪の再建を行い、また弁形成も可能で2例で成功しました。感染で侵されたMACをグルタルアルデヒドで処理することは今後当分、普遍的な価値を持つと考えられますので今後の発展が期待されます。
弁膜症と歯周病
弁膜症には歯周病菌が取りつき易いので歯を大事にしながら、口腔外科(市民病院、大学病院)と循環器内科、心臓血管外科で最善の治療を受けてください。歯茎から血が出るということは、血液内に歯周菌が入るということです。歯周病(歯槽膿漏)は早めの治療をおすすめします。
また、熱が続く、抗生物質をやめるとまた熱が出る、体のあちこちが突然痛くなる、心雑音と言われたことがある、歯周病がある、熱が出る前に歯石を除去した、タバコで口臭を指摘されたことがある。感染性心内膜炎かもしれません。すぐに受診して血液培養検査を受けてくださいね。
出典
- Isoda S, et al.: A stepwise aortic clamp procedure to treat porcelain aorta associated with aortic valve stenosis and hemodialysis. Ann Thorac Cardiovasc Surg Supplement: 725–729, 2014
- Isoda S, et al.: The “Loop with Anchor” technique to repair mitral prolapse. Annals of Thoracic and Cardiovascular Surgery 18:170-3,2012
- Isoda S, et al.: Papillary muscle approximation and loop relocation for mitral complex repair Gen Thorac Cardiovasc Surg 59:454-8, 2011
- Isoda S, et al: Efficacy of glutaraldehyde-treated leaflets for mitral valve repair to treat active infective endocarditis: a case report. Annals of Thoracic and Cardiovascular Surgery advanced on-line publishment 2018/3/16
大動脈について
動脈は心臓から全身に血液を送る管です。高血圧、喫煙や体質などで血管は太く、長く、時に狭くなります。風船が大きく膨らむと破れやすいように、大動脈も正常の1.5倍を超えると破裂や解離(壁がさける)のリスクが上がります。径が2倍になると壁にかかる力は2倍になります。血圧が150mmHgなら壁には通常サイズの動脈で300mmHgと同じ力がかかっていることになります。通常サイズの血管では300mmHgで血管が破れることになっていますので、径が2倍ある方は150mmHgの血圧で危ないということですね。径が3倍の方は100mmHgの血圧でも危ないということなので強く手術を勧められます。血圧を下げて、禁煙しても拡大し続ける方、正常径の2.5倍を超える方では、人工血管に置き換えることをお勧めします。人工血管の寿命はヒトの寿命より長く設計されていますので耐久性は原則心配しないでください。体を切るか、カテーテルで治療するか、を選びます。近年カテーテルでステント付き人工血管を留置する方法が発展してまいりました。現在腹部大動脈瘤の約半分の方は足の付け根の小さな傷で経カテーテルステント付き人工血管置換手術(EVAR: endo-vascular aortic repair)を受けていらっしゃいます。胸部大動脈瘤でも小さな傷で人工血管置換術(TEVAR: thoracic endo-vascular aortic repair)を受ける方が増えてまいりました。左胸に刀傷のような傷を残さないことは魅力的ですね。胸板を切って人工血管で置き換える手術は、現在は主に心臓から出てすぐに上行大動脈と、頭に行く血管が分岐する弓部大動脈で行われています。この特に弓部大動脈から先の大動脈に拡大がある時は、同時手術でオープンステントが用いられます。オープンステントを導入して以来、弓部から遠位弓部、下行大動脈の病変に対する手術は大きく低侵襲化しました。
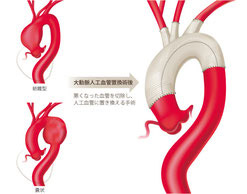
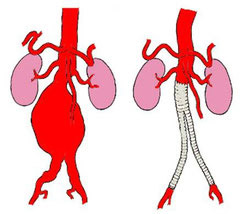
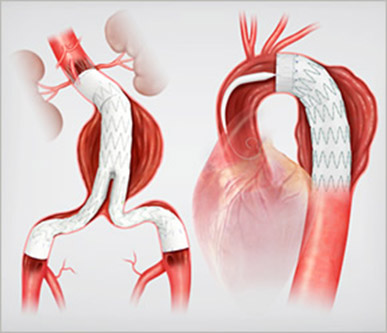
TEVAR(胸部大動脈瘤の血管内治療)
急性大動脈解離とは
急性大動脈解離は1時間を争う超緊急手術が必要な状態です。年間人口1万人に1人発症しますので、藤沢40万人として年間約40人が発症します。そのうち半分が緊急手術を要するA型に分類される解離です。普段から血圧を管理することはとても大事です。特にご家系で大動脈瘤、大動脈解離、あるいは突然死の方が1人でもいらっしゃる方は、タバコをやめて、しっかりと血圧を管理し、機会があれば胸腹部のCTを取ってもらってください。一度どこかの血管が動脈瘤と言われたり、解離と言われた方は、血管の寿命が1回来たということです。外来に行くのが忙しいから、担当の先生がいなくなったから、そんな理由で降圧薬をもらいに行くことをやめてはいけません。ましてやタバコが絶対ダメと言われないからタバコを再び吸いだしてしまうことは、「絶対に」だめです。一度寿命が来た方には、1服で再解離が起きることがありますから。でももし発症してしまったら、救急隊の迅速な反応、近隣のクリニックの診断と紹介、救急部Dr、循環器内科Dr、心臓血管外科Drの対応に任せてくださいね。
オープンステント法のトピックス
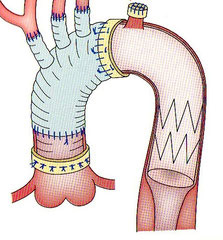
による下行置換術
オープンステントは左の胸を切らずにすむ画期的な方法ではありますが一部の方に下半身まひが起きて車いすの生活を余儀なくされることがありました。脊髄動脈の閉塞、術中虚血時間など従来明らかになっていた問題のほかに、空気塞栓の問題に我々は気が付きました。
オープンステントグラフト内外のエア抜きが問題解決の糸口と仮説を立て、術中空気除去の方法を考案して対麻痺予防法として報告いたしました(文献1)。オープンステントグラフとは世界で既に1万人以上に用いられていますが、1%でも減らせれば100人の方を車いすから救うことができますね。
文献
- De-airing an open stent graft to potentially reduce spinal cord injury. Gen Thorac Cardiovasc Surg 67:566-568, 2019
血管内治療について
血管内治療は徐々に充実してまいりました。我々は国内6施設の胸部大動脈の血管内治療のスターティング施設でした。横浜市立大学病院で、1996年に手造りのステントグラフトを開発し、倫理委員会の承諾を頂き、実験的段階であったにもかかわらず40人を超える患者さんに胸部大動脈ステントを留置させていただくことができました。初期成功は100%でしたが、施設による手技、指導体制、器械としての完成度など様々な問題があり、いったん終了しました。その後、企業が作成して安定したステントグラフトが作られ、どこの施設でも製品差なしに治療が受けられるようになりました。まずは腹部大動脈瘤から始まりました。EVAR(endo-vascular aortic repair, 腹部大動脈ステントグラフト)と呼ばれました。胸部大動脈瘤ではTEVAR(Thoracic EndoVascular Aortic Repair、胸部大動脈ステントグラフト)として発展してまいりました。現在はデブランチという頸部分枝の血流を人工血管で確保する方法を併用することで弓部の大動脈瘤にも対応することができるようになりました。今後さらなる発展が期待されます。
- 電話番号
- 0466-52-8200
- 住所
- 〒252-0813 神奈川県藤沢市亀井野2-7-1
- 最寄駅
- 小田急江ノ島線 六会日大前駅 東口徒歩3分
診療時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | △ | ||||||
| 15:00~18:30 | ― | ― | ― | ||||
| 18:30~19:00 | ― | ― | ― | ― | △ | ― | ― |
:予約優先 △:予約限定

